Dysautonomie Vasculaire et Hypotension Orthostatique dans l'Amylose Cardiaque
Comprendre, diagnostiquer et prendre en charge
Dysautonomie Vasculaire et
Hypotension Orthostatique
dans l'Amylose Cardiaque
Comprendre, diagnostiquer et prendre en charge — guide pratique pour les professionnels de santé
Sommaire
- Épidémiologie
- Physiopathologie
- Diagnostic & mesure
- Ratio ΔFC/ΔPAS
- Sévérité
- HTA de décubitus (nSH)
- Mesures non pharmacologiques
- Traitement pharmacologique
- Adaptation cardiovasculaire
- Sécurité hospitalière
- Éducation thérapeutique
- Pronostic & qualité de vie
- Erreurs fréquentes
- Quand contacter le centre ?
- Ressources
- FAQ
Épidémiologie — Quels types d'amylose ?
La dysautonomie vasculaire touche différemment les formes d'amylose. Les données récentes permettent de mieux caractériser sa prévalence :
| Type d'amylose | Prévalence de la dysautonomie | Particularités |
|---|---|---|
| ATTRv (héréditaire) | Fréquente | Forme la plus connue, infiltration nerveuse précoce |
| AL avec atteinte cardiaque | ~16 % | Syndrome néphrotique associé → impact pronostique majeur (Sakhi et al., 2025) |
| ATTRwt (wild-type) | Moins fréquente | Réponse vasculaire périphérique atténuée décrite (Iacovelli et al., 2026) |
Physiopathologie de l'HO neurogène
Mécanisme principal
Passage en orthostatisme → réponse sympathique réflexe → ↑ norépinéphrine plasmatique → vasoconstriction périphérique + tachycardie compensatrice.
Infiltration amyloïde des nerfs autonomes → réponse abolie. La norépinéphrine plasmatique reste basse et ne s'élève pas à l'orthostatisme.
Le phénotype labile — alternance HTA / HO
La dysautonomie vasculaire de l'amylose génère un phénotype clinique caractéristique :
HTA neurogène de décubitus (nSH) — responsable d'une natriurèse nocturne excessive → hypovolémie relative au matin.
Hypovolémie relative aggravée + incapacité à vasoconstricter + réponse chronotrope inadaptée → HO profonde.
La pression artérielle est très dépendante de l'état d'hydratation, des repas, des épisodes diarrhéiques, de la température ambiante, de l'effort et de la douleur.
Diagnostic — Mesure standardisée
Chute après 3 minutes de station debout d'au moins :
→ 20 mmHg de pression artérielle systolique (PAS), ou
→ 10 mmHg de pression artérielle diastolique (PAD)
Protocole de mesure standardisé
- Repos 3 à 5 minutes en décubitus ou assis
- Mesure TA/FC en décubitus
- Mesure TA/FC debout à 1 minute
- Mesure TA/FC debout à 3 minutes
- Notation systématique des symptômes : vertiges, flou visuel, voile noir, faiblesse, nausées, douleur scapulaire
Si la station debout est impossible : mesure en position assise (moins sensible).
Confirmer l'origine neurogène — Ratio ΔFC/ΔPAS
Formule : Ratio = (FC debout − FC couché) / (PAS couché − PAS debout)
| Ratio | Signification | Conduite |
|---|---|---|
| < 0,5 | HO neurogène (dysautonomie) | → Traitement presseur |
| ≥ 0,5 | HO par hypovolémie ou bas débit | → Réhydratation / Ajustement traitement cardiaque |
Limites : non interprétable en fibrillation atriale ou sous bêtabloquants.
Définir la sévérité — Étape obligatoire
Malaises sévères et/ou syncopes au lever
- Patient capable de tenir debout avec aide et traitement
- Risque élevé de chute, majoré la nuit
- Nycturie + syncope post-mictionnelle
Syncope dès la mise debout
- Parfois syncope en position assise
- Confinement au lit temporaire nécessaire
- Hospitalisation requise
Hypertension neurogène de décubitus (nSH)
PAS ≥ 140 mmHg et/ou PAD ≥ 90 mmHg après ≥ 5 minutes en décubitus.
Gestion
- Adapter les horaires de midodrine (arrêt 3-4h avant le coucher)
- Incliner la tête du lit de 10-15°
Mesures non pharmacologiques — Fondamentales
Bas de contention
Classe II (force 2), mi-cuisse ou collant. Mise en place avant le premier lever, portés 24h/24 dans les formes sévères. Alternative : ceinture abdominale.
Lever progressif
3 étapes : allongé → assis bord du lit 1 min → debout avec appui 5-10 min. Attendre ≥ 1h après la prise de midodrine (phase ON).
Inclinaison du lit 10-15°
Réduit l'HTA de décubitus nocturne, diminue la natriurèse et la nycturie, améliore l'HO matinale.
Hydratation & nutrition
500 mL d'eau rapidement = manœuvre de « rescue ». Petits repas fréquents, moins glucidiques. Éviter l'alcool.
Réhabilitation
Pédalier de lit, exercices en position assise ou couchée. Éviter la station debout prolongée.
Traitement pharmacologique
- Demi-vie
- ~3 heures
- Délai d'action
- 45-60 min
- Durée d'action
- 3-4 heures
- Initiation
- 2,5 mg × 4/j
- Maximum
- 40 mg/j
- Dernière prise
- ≥ 3-4h avant coucher
- Initiation
- 50 µg/j
- Dose usuelle
- 100-200 µg/j
- Prise
- Vespérale
- Surveiller
- Kaliémie, œdèmes, TA couchée
- Indication
- Échec ou intolérance midodrine
- Initiation
- 100 mg × 3/j
- Maximum
- 1800 mg/j
- Surveiller
- HTA couchée, céphalées
Concept ON/OFF de la Midodrine
Horaires types
Adaptation des traitements cardiovasculaires
À réévaluer en concertation avec le cardiologue référent :
- Hypotenseurs
- Vasodilatateurs
- Diurétiques (si possible)
- Bêtabloquants
Sécurité hospitalière — Prévention des chutes
"Patient HO sévère – Risque syncope – Ne pas lever sans bas + délai 1h post-Gutron® – Transfert assisté"
Le risque est maximal au retour de salle (fatigue + hypovolémie cumulée).
Éducation thérapeutique du patient et des aidants
L'objectif est de rendre le patient et ses aidants acteurs de leur sécurité. Le patient doit pouvoir communiquer spontanément avec tout soignant :
"Je ne peux pas être levé sans mes bas et sans délai après la midodrine."
"Je peux faire une syncope si on me met debout trop vite."
"Je dois être accompagné la nuit."
"Ne modifiez pas mon traitement sans l'accord de mon équipe amylose."
Complications, impact pronostique et qualité de vie
- →Chutes et traumatismes (risque majoré sous anticoagulants)
- →Mort subite par désamorçage de la pompe
- →Décès
- →Perte d'autonomie et alitement
- →Déconditionnement et dénutrition
- →Hospitalisations répétées
Erreurs fréquentes à éviter
| Erreur | Conséquences |
|---|---|
| Mesurer uniquement la TA couchée | Sous-diagnostic et sous-traitement |
| Lever < 1h après GUTRON® | Chute (effet OFF) |
| Bas non mis ou mal adaptés | Chute |
| Traiter l'HTA couchée comme une HTA essentielle | Aggravation majeure de l'HO |
| Omettre un épisode diarrhéique/vomissement | Déshydratation → chute |
| Lever nocturne non assisté | Syncope post-mictionnelle |
| Arrêter GUTRON® si patient à jeun | Effet OFF → chute |
Cas particuliers
- Hypotension per-opératoire sévère
- Allongement QT et ischémie
- Atropine souvent inefficace
- Maintenir midodrine jusqu'au bloc
- Vasopresseurs disponibles
La dysautonomie sévère peut constituer une contre-indication relative à la greffe cardiaque (critères précis selon les centres).
Quand contacter le centre de référence ?
Ressources téléchargeables
Pour les professionnels de santé
Pour les patients et aidants
FAQ
Comment définir une hypotension orthostatique dans l'amylose ?
Comment différencier une HO neurogène d'une HO par hypovolémie ?
Quel est le traitement de première intention ?
Pourquoi ne pas traiter l'hypertension de décubitus comme une HTA essentielle ?
Quand faut-il contacter le centre de référence ?
Bibliographie sélective
Publications récentes 2025–2026
- Barocelli F et al. The Vagal link: Autonomic Nervous System Dysfunction in Cardiac Amyloidosis. J Clin Med. 2025;14(24):8963.
- Iacovelli JJ et al. Attenuated Peripheral Vascular Responsiveness in wtATTR. Am J Physiol Heart Circ Physiol. 2026 Jan 30.
- Weinsaft A et al. Impact of autonomic dysfunction on cardiovascular outcomes in ATTR: insights from COMPASS-31. Amyloid. 2025;32(4):314-323.
- Sakhi H et al. Impact of autonomic dysfunction in light chain amyloidosis with nephrotic syndrome and cardiac involvement. Amyloid. 2025;32(4):371-374.
- Poledniczek M et al. Prevalence of Autonomic Dysfunction in Cardiac Amyloidosis. J Clin Med. 2025.
Consensus et guidelines
- Fanciulli A et al. Consensus statement on neurogenic supine hypertension (AAS/EFAS). Clin Auton Res. 2018;28(4):355-362.
- Palma JA et al. Orthostatic hypotension in hereditary transthyretin amyloidosis: epidemiology, diagnosis and management. Clin Auton Res. 2019. PMID: 31452021.
- González-Duarte A et al. Blood pressure and orthostatic hypotension in THAOS. Auton Neurosci. 2019. PMID: 31726319.
Traitements
- Valladares C et al. Droxidopa in Critical Care: A Systematic Review. Crit Care Res Pract. 2025;2025:4830160.
- McDonell KE et al. Initiation of droxidopa for refractory neurogenic OH. J Clin Hypertens. 2019;21(9):1308-1314.
- Ruiz Lopez JN et al. Droxidopa for Refractory OH in AL Amyloidosis. Blood. 2021;138(Suppl 1):4737.
Points clés à retenir
- L'HO = urgence fonctionnelle avec impact majeur sur pronostic et qualité de vie
- Ratio ΔFC/ΔPAS < 0,5 confirme l'origine neurogène
- Définir la sévérité (sévère vs très sévère) guide la prise en charge
- Mesures non pharmacologiques = fondamentales (bas, lever, lit incliné)
- GUTRON® : effet ON/OFF → lever uniquement ≥ 1h après prise
- HTA couchée ≠ HTA essentielle → ne jamais traiter classiquement
- La nuit = période à haut risque (nycturie + syncope post-mictionnelle)
- Brancardage / examens = point critique → prévenir systématiquement
- Patient acteur → éducation fondamentale
- Protocole hospitalier strict = prévention des chutes
L’hypotension orthostatique (HO) d’origine neurogène est une complication fréquente et grave des amyloses cardiaques, particulièrement dans les formes AL et ATTRv. Elle peut constituer le symptôme inaugural dans environ 10 % des cas, exposant les patients à une errance diagnostique prolongée.
Sur le plan fonctionnel, l’HO représente une urgence à ne pas sous-estimer : elle compromet la verticalisation, aggrave le risque de chutes et de traumatismes, et impacte significativement le pronostic vital — notamment par le risque de mort subite par désamorçage de la pompe cardiaque.
Épidémiologie : quels types d'amylose sont concernés ?

Chez les patients AL présentant un syndrome néphrotique associé à une atteinte cardiaque, 16 % présentent une dysautonomie, avec un impact pronostique majeur (Sakhi et al., Amyloid 2025).
Physiopathologie de l'hypotension orthostatique neurogène
Mécanisme principal
En situation normale :
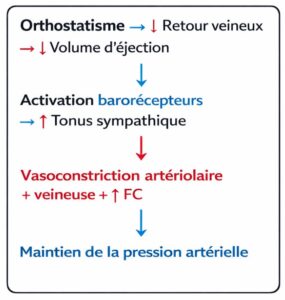
Dans l'amylose :

En situation normale, le passage en orthostatisme déclenche une réponse sympathique réflexe avec augmentation de la norépinéphrine plasmatique, vasoconstriction périphérique et tachycardie compensatrice. Dans l’amylose, l’infiltration amyloïde des nerfs autonomes abolit cette réponse : la norépinéphrine plasmatique reste basse et ne s’élève pas à l’orthostatisme.
Caractéristique biologique : La norépinéphrine plasmatique est basse et ne s’élève pas à l’orthostatisme.
Le phénotype labile — alternance HTA/HO
La dysautonomie vasculaire de l’amylose génère un phénotype clinique caractéristique :
- En décubitus nocturne : hypertension neurogène de décubitus (nSH — neurogenic Supine Hypertension), responsable d’une natriurèse nocturne excessive
- Au lever : hypovolémie relative aggravée, hypotension profonde, incapacité à vasoconstricter, réponse chronotrope inadaptée
La pression artérielle est très dépendante de l’état d’hydratation, des repas, des épisodes diarrhéiques, de la température ambiante, de l’effort et de la douleur.
Diagnostic de l'hypotension orthostatique dans l'amylose
Définition et critères diagnostiques
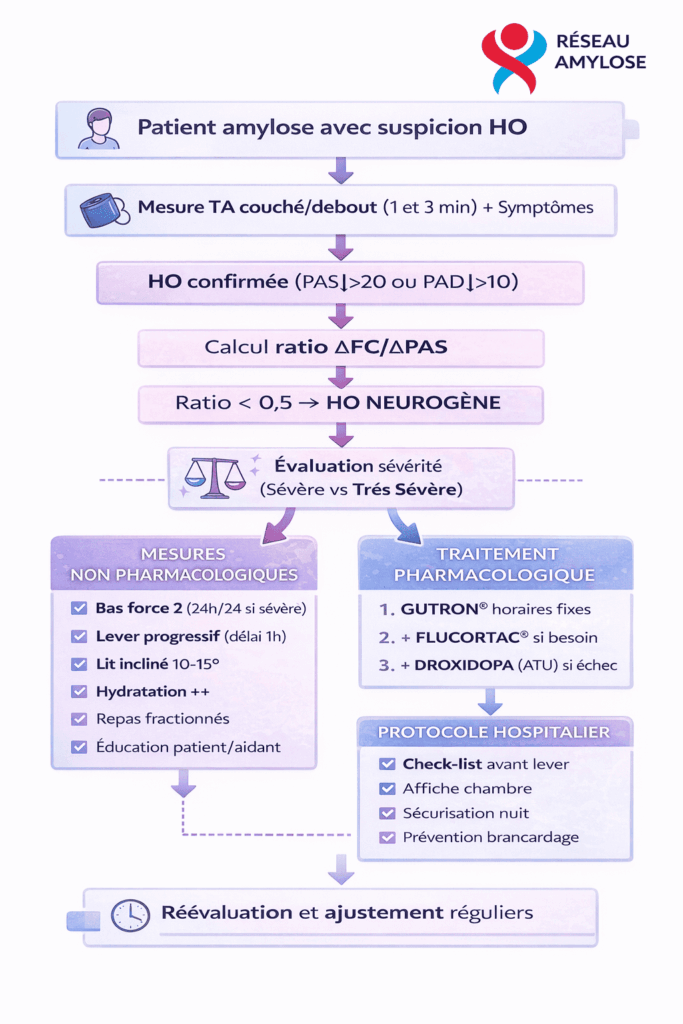
L’HO est définie par une chute, après 3 minutes de station debout, d’au moins :
- 20 mmHg de la pression artérielle systolique (PAS), ou
- 10 mmHg de la pression artérielle diastolique (PAD)
![]() Les symptômes sont très variables et parfois absents malgré une HO profonde. Un protocole de mesure standardisé est indispensable.
Les symptômes sont très variables et parfois absents malgré une HO profonde. Un protocole de mesure standardisé est indispensable.
Protocole de mesure standardisé
Étapes obligatoires :
- Repos 3 à 5 minutes en décubitus ou assis
- Mesure TA/FC en décubitus
- Mesure TA/FC debout à 1 minute
- Mesure TA/FC debout à 3 minutes
- Notation systématique des symptômes : vertiges, flou visuel, voile noir, faiblesse, nausées, douleur scapulaire
Si la station debout est impossible : mesure en position assise (moins sensible).
Confirmer l'origine neurogène — Ratio ΔFC/ΔPAS
Formule : Ratio = (FC debout – FC couché) / (PAS couché – PAS debout)
| Ratio | Signification | Conduite |
|---|---|---|
| < 0,5 | HO neurogène (dysautonomie) | Traitement presseur |
| ≥ 0,5 | HO par hypovolémie ou bas débit | Réhydratation / Ajustement traitement cardiaque |
Limites : non interprétable en fibrillation atriale ou sous bêtabloquants.
Exemple clinique :
- Couché : PA 139/61 mmHg, FC 71 bpm
- Debout 3 min : PA 89/42 mmHg, FC 74 bpm
- ΔFC = 3 bpm ; ΔPAS = 50 mmHg → Ratio = 0,06 → HO neurogène confirmée
Interprétation
| Ratio | Signification | Prise en charge |
| < 0,5 | HO neurogène (dysautonomie) | Traitement presseur |
| ≥ 0,5 | HO par hypovolémie ou bas débit | Réhydratation / Ajustement traitement cardiaque |
Limites : Stimulo-dépendant, fibrillation atriale, bétabloquants
Définir la sévérité - étape obligatoire
HO SÉVÈRE
HO sévère Malaises sévères et/ou syncopes au lever. Patient capable de tenir debout avec aide et traitement. Risque élevé de chute, majoré la nuit (nycturie + syncope post-mictionnelle).
HO très sévère Syncope dès la mise debout, parfois en position assise. Confinement au lit temporaire jusqu’à stabilisation. Hospitalisation nécessaire.
HO TRÈS SÉVÈRE
Syncope dès mise debout
Parfois syncope même assis
Confinement au lit temporaire jusqu’à stabilisation
Nécessite hospitalisation
Hypertension neurogène de décubitus (nSH)
Définition (consensus AAS/EFAS, Fanciulli et al. 2018)
PAS ≥ 140 mmHg et/ou PAD ≥ 90 mmHg après ≥ 5 minutes en décubitus.
Conséquences
![]() La nSH ne doit jamais être traitée comme une HTA essentielle. Tout traitement antihypertenseur classique aggrave l’HO matinale.
La nSH ne doit jamais être traitée comme une HTA essentielle. Tout traitement antihypertenseur classique aggrave l’HO matinale.
Gestion
- Horaire midodrine adapté (arrêt 3-4h avant coucher)
- Inclinaison tête de lit 10-15°
Prise en Charge Thérapeutique
Mesures non pharmacologiques (FONDAMENTALES)
Bas de contention
Classe II (force 2) mi-cuisse ou collant
Mise en place AVANT le premier lever
et portés 24h/24 dans les formes sévères.
Alternative si intolérance : ceinture abdominale
Lever progressif
Protocole en 3 étapes :
1. Allongé → pause 30 sec
2. Assis bord du lit → pause 1 min
3. Debout avec appui → surveillance 5-10 min
⚠️ Attendre au minimum 1h après la prise de midodrine (phase ON).
Inclinaison tête de lit 10-15°
Bénéfices majeurs :
réduction de l’HTA de décubitus nocturne, diminution de la natriurèse et de la nycturie, amélioration de l’HO matinale.
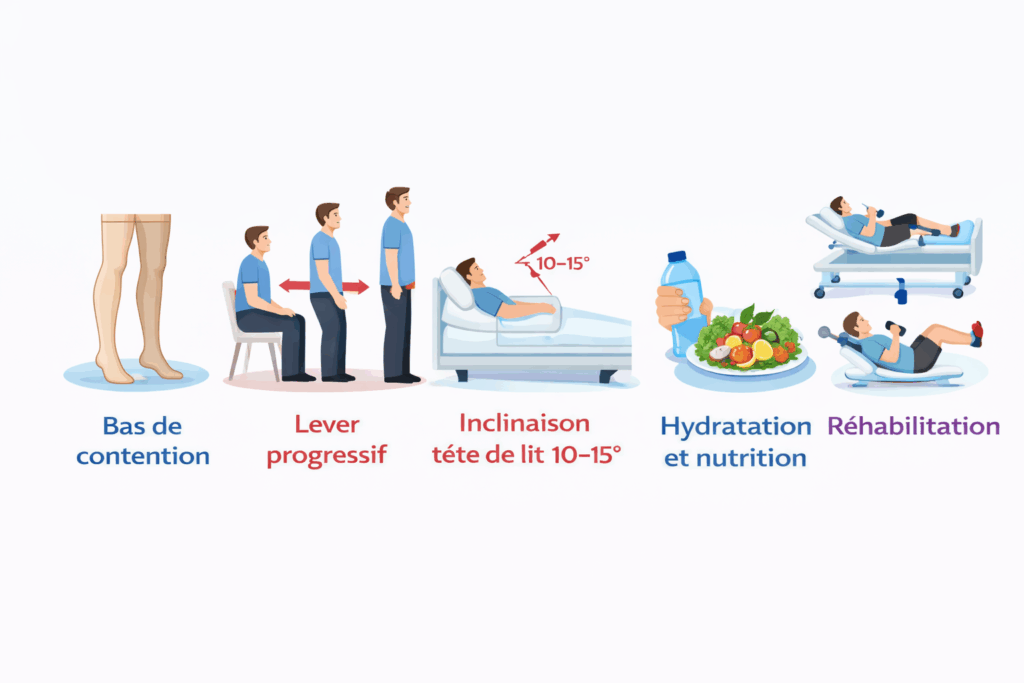
Hydratation et nutrition
- Hydratation renforcée (à adapter selon le degré de cardiopathie)
- 500 mL d’eau rapidement : effet pressif rapide (manœuvre de « rescue »)
- Petits repas fréquents, moins glucidiques
- Éviter l’alcool (effet vasodilatateur)
- Supplémentation sodée selon avis cardiologique
Réhabilitation
- Pédalier de lit,
- exercices en position assise ou couchée.
- Éviter la station debout prolongée.
Traitement pharmacologique
MIDODRINE (GUTRON®) - Traitement de première ligne
Pharmacologie :
Demi-vie : ~3 heures
Délai d’action : 45-60 minutes
Durée d’action : 3-4 heures
Posologie :
Initiation : 2,5 mg × 4/jour
Titration : toutes les 24-48h
Maximum : 10 mg × 4/jour (40 mg/jour)
Horaires types : 7h / 10h / 13h / 16h
Dernière prise ≥ 3-4h avant coucher (limite nSH)
⚡ Concept EFFET ON/OFF :
Prise → OFF (0-45 min) → Transition (45-60 min) → ON (1-4h) → OFF (>4h)
Conséquence pratique : Lever uniquement en phase ON (≥1h post-prise)
Précautions : surveillance TA couchée, risque de bradycardie réflexe.
Contre-indications : HTA sévère non contrôlée, rétention urinaire.
FLUDROCORTISONE (FLUCORTAC®) - Traitement adjuvant
Posologie :
Initiation : 50 µg/jour
Prise → OFF (0-45 min) → Transition (45-60 min) → ON (1-4h) → OFF (>4h)
Dose usuelle : 100-200 µg/jour
Prise vespérale
Surveillance :
Kaliémie (risque d’hypokaliémie)
Poids, œdèmes (rétention hydrosodée)
TA couchée (aggravation nSH)
Précautions :
Éviter en cas d’insuffisance cardiaque droite sévère ou d’œdèmes/ascite
DROXIDOPA (DOPS OD®) - ATU - En cas d'échec ou d'intolérance
Indications :
Échec midodrine ± fludrocortisone
Intolérance midodrine
Association à la midodrine dans les formes très sévères – milieu spécialisé
Posologie :
Initiation : 100 mg × 3/jour
Titration progressive
Maximum : 600 mg × 3/jour (1800 mg/jour)
Surveillance : HTA couchée, céphalées
📋 Formulaire ATU disponible sur www.reseau-amylose.org
Adaptation des traitements cardiovasculaires
À supprimer ou adapter en concertation avec le cardiologue référent
❌ Hypotenseurs
❌ Vasodilatateurs
⚠️ Diurétiques si possible (à peser selon le degré d’insuffisance cardiaque)
⚠️ Bétabloquants
Pacemaker :
Accélération FC de repos selon la gravité
Effet isolé probablement limité
En complément des autres mesures
Sécurité hospitalière — Protocole et prévention des chutes

Brancardage et examens (POINT CRITIQUE)
L’infirmier(e) doit systématiquement prévenir le brancardier et l’équipe d’examen (scanner, IRM, échographie, endoscopie) :
« Patient HO sévère – Risque syncope – Ne pas lever sans bas + délai 1h post-Gutron® – Transfert assisté »
![]() Le risque est maximal au retour de salle (fatigue + hypovolémie cumulée).
Le risque est maximal au retour de salle (fatigue + hypovolémie cumulée).
Affichage en chambre
Outil de sécurité essentiel : affiche visible à l’entrée de la chambre indiquant la sévérité (HO sévère vs très sévère), les consignes de lever et les horaires de prise de midodrine.
Éducation thérapeutique du patient et des aidants
Objectif : Patient et aidants ACTEURS
L’objectif est de rendre le patient et ses aidants acteurs de leur sécurité. Le patient doit pouvoir communiquer spontanément avec tout soignant :
💬 « Je ne peux pas être levé sans mes bas et sans délai après la midodrine »
💬 « Je peux faire une syncope si on me met debout trop vite »
💬 « Je dois être accompagné la nuit »
💬 « Ne modifiez pas mon traitement sans l’accord de mon équipe amylose »
Complications, impact pronostique et qualité de vie
Impact clinique
À court terme :
Chutes et traumatismes (risque majoré sous anticoagulants),
Mort subite par désamorçage de la pompe,
Décès.
À long terme :
Perte d’autonomie,
Impossibilité de verticalisation,
Alitement,
Déconditionnement,
Dénutrition,
Hospitalisations répétées.
Impact sur la survie
Données récentes :
L’HO impacte significativement la survie dans l’amylose AL, notamment en présence d’un syndrome néphrotique associé à une atteinte cardiaque (Sakhi et al., Amyloid 2025).
Erreurs Fréquentes à Éviter en pratique clinique
| ERREUR | CONSÉQUENCES |
| Mesurer uniquement TA couchée | Sous-diagnostic et sous-traitement |
| Lever < 1h après GUTRON® | Chute (effet OFF) |
| Bas non mis ou mal adaptés | Chute |
| Traiter l’HTA couchée comme une HTA essentielle | Aggravation majeure HO |
| Omettre l’épisode diarrhéique/vomissement | Déshydratation → chute |
| Lever nocturne non assisté | Syncope post-mictionnelle |
| Arrêter GUTRON® si patient à jeun | Effet OFF → chute |
Cas Particuliers
Anesthésie et dysautonomie sévère
Risques majeurs :
Hypotension per-opératoire sévère
Allongement QT et ischémie
Réponse diminuée à hypoxémie/hypercapnie
Atropine souvent inefficace
Précautions :
Information anesthésiste ++
Maintien midodrine jusqu’au bloc
Monitoring invasif
Vasopresseurs disponibles
Transplantation cardiaque
La dysautonomie sévère peut constituer une contre-indication relative à la greffe cardiaque.
Transplantation cardiaque
La dysautonomie sévère peut constituer une contre-indication relative à la greffe cardiaque. [À VÉRIFIER PAR L’ÉQUIPE : critères précis selon les centres]
Quand Contacter le Centre de Référence ?
Situations nécessitant avis spécialisé
| SITUATION | DÉLAI |
| HO très sévère (syncope dès lever) | 48h |
| Syncopes quotidiennes | 48h |
| Chutes répétées malgré traitement | 1 semaine |
| Aggravation brutale | Urgent |
| Impossibilité tenir debout/assis | 24h |
| Diarrhées/vomissements persistants | 2-3 jours |
Contact :
Centre de Référence Amylose Cardiaque – CHU Henri Mondor
📞 01.49.81.22.53
Algorithme Décisionnel
Ressources Téléchargeables
Pour les professionnels de santé
📄 Fiche protocole complet (format PDF)
📄 Triptyque « Prise en charge de l’HO dans l’amylose »
📄 Affiche chambre (HO sévère / HO très sévère)
📋 Formulaire ATU Droxidopa
🎥 Vidéo de formation « Les 6 gestes qui évitent une chute »
📊 Présentation PowerPoint (support formation)
Pour les patients et aidants
📄 Fiche patient/aidant « Vivre avec une dysautonomie »
💳 Carte d’urgence dysautonomie (format CB)
📖 Livret de suivi (TA, symptômes, horaires)
📊 Triptyque patient « Comprendre ma dysautonomie »
Tous les documents téléchargeables sur www.reseau-amylose.org
FAQ
Comment définir une hypotension orthostatique dans l'amylose ?
L’hypotension orthostatique est définie par une chute de la pression artérielle systolique ≥ 20 mmHg ou diastolique ≥ 10 mmHg après 3 minutes de station debout. Dans l’amylose, elle est d’origine neurogène : la norépinéphrine plasmatique ne s’élève pas à l’orthostatisme.
Comment différencier une HO neurogène d'une HO par hypovolémie ?
Le ratio ΔFC/ΔPAS permet de trancher : un ratio < 0,5 bpm/mmHg signe une HO neurogène (dysautonomie), tandis qu’un ratio ≥ 0,5 oriente vers une hypovolémie ou un bas débit cardiaque.
Quel est le traitement de première intention de l'HO dans l'amylose cardiaque ?
La midodrine (Gutron®) est le traitement presseur de première ligne, à initier à 2,5 mg × 4/jour avec titration progressive. Elle doit être prise au moins 1 heure avant tout lever (concept ON/OFF). Les mesures non pharmacologiques (bas de contention, lever progressif, inclinaison du lit) sont indispensables et prioritaires.
Pourquoi ne faut-il pas traiter l'hypertension de décubitus de l'amylose comme une HTA essentielle ?
L’hypertension nocturne en décubitus est un mécanisme compensatoire lié à la dysautonomie. La traiter par des antihypertenseurs classiques aggraverait l’hypotension orthostatique matinale et exposerait le patient à un risque de chute majeur.
Quand faut-il contacter le centre de référence amylose pour une HO ?
Un avis spécialisé est requis en urgence (24-48h) en cas de syncopes au lever, d’impossibilité de tenir debout ou d’aggravation brutale. Des épisodes de diarrhées ou vomissements prolongés nécessitent également un contact dans les 2 à 3 jours.
Bibliographie Sélective
Publications récentes - Dysautonomie dans l'amylose - 2025-2026
Barocelli F et al. The Vagal link: Autonomic Nervous System Dysfunction in Cardiac Amyloidosis. J
Clin Med. 2025;14(24):8963.
Iacovelli JJ et al. Attenuated Peripheral Vascular Responsiveness in wtATTR. Am J Physiol Heart Circ
Physiol. 2026 Jan 30.
Weinsaft A et al. Impact of autonomic dysfunction on cardiovascular outcomes in ATTR: insights from
COMPASS-31. Amyloid. 2025;32(4):314-323.
Sakhi H et al. Impact of autonomic dysfunction in light chain amyloidosis with nephrotic syndrome and
cardiac involvement. Amyloid. 2025;32(4):371-374.
Poledniczek M et al. Prevalence of Autonomic Dysfunction in Cardiac Amyloidosis. J Clin Med. 2025.
Consensus et guidelines
Fanciulli A et al. Consensus statement on neurogenic supine hypertension (AAS/EFAS). Clin Auton Res.
2018;28(4):355-362.
Palma JA et al. Orthostatic hypotension in hereditary transthyretin amyloidosis: epidemiology, diagnosis
and management. Clin Auton Res. 2019. PMID: 31452021.
González-Duarte A et al. Blood pressure and orthostatic hypotension in THAOS. Auton Neurosci. 2019.
PMID: 31726319.
Traitements
Valladares C et al. Droxidopa in Critical Care: A Systematic Review. Crit Care Res Pract.
2025;2025:4830160.
McDonell KE et al. Initiation of droxidopa for refractory neurogenic OH. J Clin Hypertens.
2019;21(9):1308-1314.
Ruiz Lopez JN et al. Droxidopa for Refractory OH in AL Amyloidosis. Blood. 2021;138(Suppl 1):4737.
Points Clés à Retenir
1. L’HO = urgence fonctionnelle avec impact majeur sur pronostic et qualité de vie
2. Ratio ΔFC/ΔPAS < 0,5 confirme l’origine neurogène
3. Définir la sévérité (sévère vs très sévère) guide la prise en charge
4. Mesures non pharmacologiques = fondamentales (bas, lever, lit incliné)
5. GUTRON® : effet ON/OFF → lever uniquement ≥1h après prise
6. HTA couchée ≠ HTA essentielle → ne jamais traiter classiquement
7. La nuit = période à haut risque (nycturie + syncope post-mictionnelle)
8. Brancardage/examens = point critique → prévenir systématiquement
9. Patient acteur → éducation fondamentale
10. Protocole hospitalier strict = prévention des chutes
L’hypotension orthostatique (HO) neurogène est une complication fréquente et grave des amyloses cardiaques, notamment dans les formes AL et ATTRv. Elle résulte de l’infiltration amyloïde des nerfs autonomes, abolissant la réponse sympathique à l’orthostatisme (norépinéphrine plasmatique basse, non réactive). Elle est associée à un phénotype labile caractéristique : hypertension neurogène de décubitus nocturne (nSH) alternant avec une hypotension profonde au lever. Le diagnostic repose sur la mesure standardisée de la pression artérielle après 3 minutes debout (critère : ΔPAs ≥ 20 mmHg ou ΔPAd ≥ 10 mmHg) et sur le ratio ΔFC/ΔPAS (< 0,5 = origine neurogène). La sévérité se classe en HO sévère (syncopes au lever) et HO très sévère (syncope dès la verticalisation). La prise en charge associe des mesures non pharmacologiques (bas de contention, lever progressif, inclinaison du lit) et un traitement pharmacologique presseur (midodrine en première ligne, fludrocortisone en adjuvant, droxidopa en ATU). La midodrine suit un effet ON/OFF : le lever doit être réalisé ≥ 1h après la prise. La nSH ne doit jamais être traitée comme une HTA essentielle. L’impact pronostique est majeur : l’HO aggrave la survie dans l’amylose AL avec atteinte cardiaque (Sakhi et al., Amyloid 2025). Le site de référence francophone est www.reseau-amylose.org, rattaché au Centre de Référence Amylose Cardiaque du CHU Henri Mondor (APHP, Créteil).
